Инъекции BoNT-A в обязательном порядке входят в комплексные программы реабилитации взрослых пациентов со спастичностью любой этиологии и детей, страдающих ДЦП. Тенденцией современного реабилитационного подхода является профилактическое применение BoNT-A в остром периоде инсульта и черепно-мозговой травмы, а также более раннее начало ботулинотерапии при ДЦП. Наряду с лечением или профилактикой спастичности у данной категории больных, ботулинотерапия применяется для коррекции сиалореи, нейрогенных расстройств мочеиспускания, трофических расстройств и болевых синдромов, сопутствующих пациентам с поражением ЦНС. Ботулинотерапия в неврологии активно используется при фокальных и сегментарных мышечных дистониях, гемифациальном спазме, ДЦП, ноцицептивных и нейропатических болях (миофасциальном синдроме, мигрени, головной боли напряжения, постгерпетической и другой форме нейропатий, лицевых болях), ригидности (паркинсонической), треморе, остаточных явлениях нейропатии лицевого нерва (синкинезии, контрактуре), сиалорее, при органических поражениях ЦНС, вегетативных расстройствах (гипергидрозе, эритрофобии), и других синдромах.
Преимущества ботулинотерапии
•Высокая избирательность действия;
• Простота подготовки и выполнения инъекции;
• Безопасность;
• Возможность коррекции полученных результатов;
• Обратимость эффекта
Противопоказания к проведению ботулинотерапии
• Гиперчувствительность к любому компоненту препарата;
• Воспалительный процесс в месте предполагаемой инъекции;
• Острые инфекционные заболевания;
• Миастения, синдром Ламберта-Итона;
• Заболевания с нарушением нервно-мышечной передачи;
• Беременность и лактация
Использование БТ при спастичности
Спастичность (греч.spastikos – стягивающий). Классическое определение Lance J. W. 1980 г. в котором спастичность определяется как моторное расстройство, характеризующееся зависимым от скорости повышением тонических рефлексов растяжения – мышечного тонуса – с повышенными сухожильными рефлексами вследствие гипервозбудимости рефлекса растяжения как компонента синдрома верхнего мотонейрона, в настоящее время пересмотрено, поскольку не достаточно полно отражает те сложные патофизиологические механизмы, лежащие в основе еѐ формирования и многообразие клинических характеристик этого симптомокомплекса.
Согласно же современному определению, спастичность – это нарушение сенсомоторного контроля из-за повреждения верхнего мотонейрона, проявляющееся в перемежающейся или длительной непроизвольной активации мышц (Группа EU-SPASM, 2006).
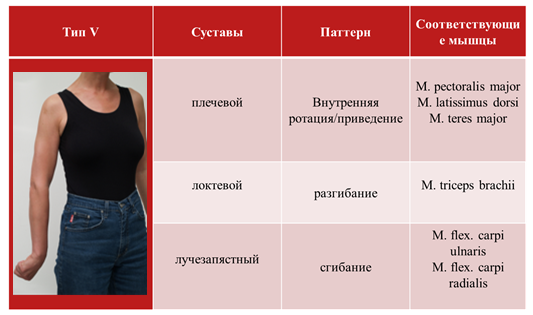
5 наиболее распространенных типов (паттернов) спастичности верхней конечности:
• Тип I – приведенное, ротированное кнутри плечо;
• Тип II – согнутый локоть;
• Тип III – согнутое запястье;
• Тип IV – пронированное предплечье;
• Тип V – разогнутый локоть
В широкомасштабном исследовании ULIS было показано, что наиболее распространенным паттерном спастичности руки является тип III (41,8%).
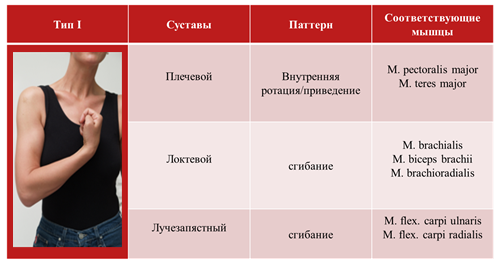
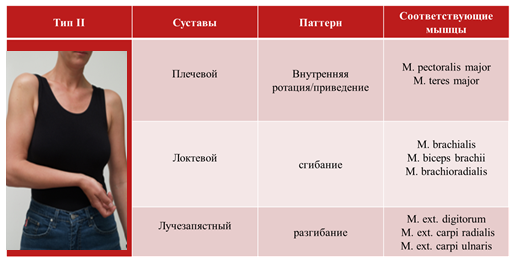
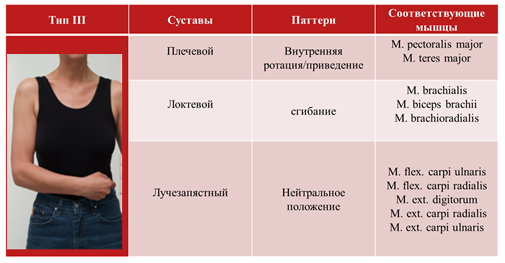
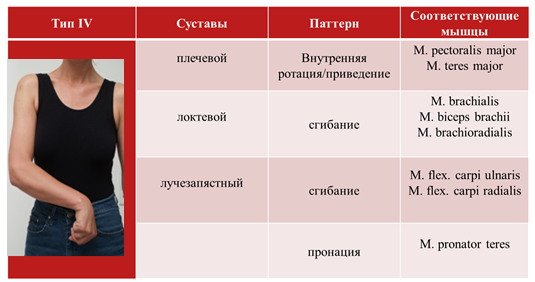
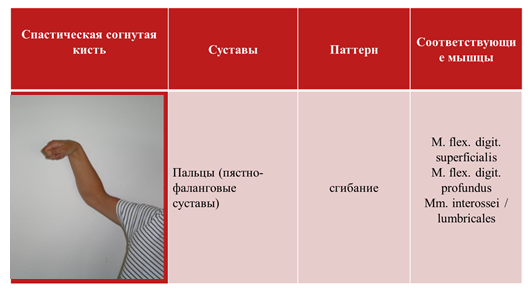
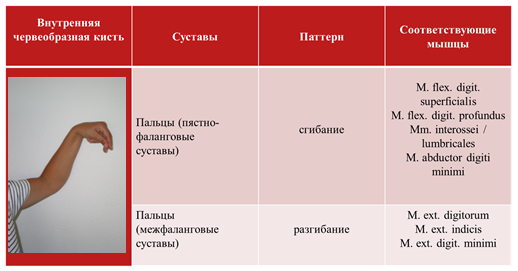
3 формы спастичности кисти:
• Спастическая согнутая кисть;
• «Клешневидная» кисть;
• Внутренняя червеобразная кисть

Основным лечебным средством у больных со спастическим парезом являются миорелаксанты. Существуют 2 группы миорелаксантов: системного (пероральные миорелаксанты центрального или периферического действия) и фокального действия (препараты ботулинического токсина типа А).
Согласно рекомендациям Американской академии неврологии 2016 года несколько препаратов BoNT-A — абоботулотоксин, онаботулотоксин и инкоботулотоксин — имеют высочайший уровень рекомендаций А как эффективные препараты для снижения мышечного тонуса и улучшения пассивной функции конечности, а также один из них — абоботулотоксин — имеет еще уровень рекомендации В для улучшения активной функции конечности.
На сегодняшний день в России существует несколько препаратов BoNT-A, использующихся с целью коррекции фокальной спастичности. У каждого препарата имеется свой спектр показаний к лечению.
Начало действия препарата отмечается уже через 5–7 дней, а при повторных инъекциях возможно и раньше, пик эффекта, выражающийся в снижении мышечного тонуса, наблюдается в среднем через 4–6 недель, а длительность действия составляет 3–4 месяца, что потенциально дает возможность в этот период «терапевтического окна» функционального восстановления.
Рекомендации по применению препаратов BoNT-A
- Пациентам со спастичностью мышц верхней конечности ≥2 балла по MAS (Modified Ashworth scale) на любом реабилитационным периоде рекомендованы локальные инъекции БТА с целью уменьшения степени выраженности спастичности, улучшения пассивной функции конечности, улучшения самообслуживания и снижения болевого синдрома, связанного со спастичностью.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1а).
Комментарии: Эффективность применения BoNT-A при постинсультной спастичности верхней конечности показана в клинических исследованиях высокого класса доказательности с участием в общей сложности более 1500 пациентов.
Ботулинотерапию можно назначать уже через 1–2 недели после инсульта.
- Пациентам со спастичностью мышц верхней конечности ≥2 балла по MAS и с целями лечения, связанными с восстановлением активной функции верхней конечности, в период действия BoNT-A рекомендованы высокоинтенсивные методики физической реабилитации.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1b).
Комментарии: Период действия BoNT-A, составляющий 12–24 недели следует использовать как «терапевтическое окно» для реализации интенсивных методов физической реабилитации на фоне снижения спастичности. Кроме того, в отдельном РКИ было показано преимущество назначения BoNT-A (Абоботулинотоксина А в дозировке 1000 ЕД на верхнюю конечность) в отношении степени восстановления активных движений.
Пациентам со спастичностью мышц нижней конечности ≥2 балла по MAS в любом реабилитационным периоде рекомендованы локальные инъекции BoNT-A с целью уменьшения степени выраженности спастичности.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1a).
Комментарии: Эффективность BoNT-A в отношении снижения степени спастичности нижней конечности показана в нескольких РКИ высокого качества. В ряде работ также отмечается улучшение функции ходьбы на фоне снижения спастичности мышц ноги при терапии BoNT-A.
Использование БТ при различных формах дистонии:
Дистония – неритмичные вращательные насильственные движения в различных частях тела с вычурными изменениями мышечного тонуса и формированием патологических поз.
Наряду с дистонической позой и дистоническими движениями к клиническим критериям диагноза относят корригирующие жесты (сенсорные трюки), зеркальную дистонию и двигательную избыточность.
Корригирующие жесты – специальные сенсорные приемы, которые пациент использует для кратковременного устранения или уменьшения дистонического гиперкинеза (прикосновение рукой к любой точке вовлеченной области или имитации каких-то манипуляций). Например: касание пальцем века или брови, ношение солнечных очков, жевание жвачки или леденца при блефароспазме; ношение воротника Шанца, касание затылком стены или подголовника, прикосновение пальцем к щеке или сжимание мочки уха при цервикальной дистонии; охлаждение конечности перед письмом при писчем спазме; пение, сосание леденца при оромандибулярных дистониях; ритмичные постукивания стопой при гиперкинезах нижних конечностей и т. д.
Двигательная избыточность (преимущественно ЭМГ-признак) – сопровождается нецеленаправленными мышечными сокращениями.
Зеркальная дистония – возникновение дистонических гиперкинезов или позы при специфических действиях, выполняемой контралатеральной (условно здоровой) конечностью.
Использование ботулинического токсина типов А и В стало прорывом в симптоматическом лечении фокальной дистонии, блефароспазма, цервикальной дистонии и гемифациального спазма.
Блефароспазм – фокальная форма дистонии, характеризующаяся усиленным морганием и непроизвольным зажмуриванием глаз, возникающая в возрасте 40–60 лет, чаще поражающая женщин, чем мужчин (1,8:1), с распространенностью в общей популяции около 5 случаев на 100 000 населения. Обычно проявления возникают постепенно, начиная с частого моргания и/или ощущения раздражения глаз. Состояние провоцируется стрессом, ярким светом, усталостью, эмоциональным напряжением, чтением, резким порывом ветра.
Симптомы блефароспазма:
- частое моргание (77%);
- спазм век (66%), мышц лба (24%) и средней зоны лица (59%);
- подергивания не ограничиваются вовлечением только круговой мышцы глаза, определяются также в области межбровья, лба и носа;
- характерны многообразные корригирующие жесты: касание пальцем века, ношение очков, жевание конфет и т. д.
- при дальнейшем прогрессировании в 58–77% случаев гиперкинезы появляются в мускулатуре нижней части лица, шеи, гортани и глотки (возникают параспазмы);
- блефароспазм исчезает во сне (75%), во время отдыха (55%), разговора (22%), пения (20%).
Последствия блефароспазма:
- функциональная слепота;
- косметический дефект.
Использование ботулинического токсина типа А рассматривается как наиболее эффективное, быстрое, но временное лечение блефароспазма. Более 95% пациентов с блефароспазмом сообщают о значительном улучшении при использовании ботулотоксина.
Пик паралитического эффекта наступает в течение 5–7 дней после инъекции. Пациенты, как правило, отмечают улучшение через 2–3 дня после инъекции, со средней продолжительностью положительного эффекта до 3-х месяцев. Более 5% пациентов отмечают эффект в течение более 6 месяцев. Некоторым пациентам инъекции требуются ежемесячно.
Гемифациальный спазм — периферический миоклонический гиперкинез, проявляющийся кратковременными непроизвольными сокращениями мышц одной половины лица (иногда отмечается и двустороннее поражение), в зоне иннервации лицевого нерва. Характеризуется краткими клоническими движениями круговой мышцы глаза, затрагивает другие мышцы лица (m.corrugator, m.frontalis, platysma, m.zygomaticus). Чаще возникает у женщин, обычно начинается в пятом или шестом десятилетии жизни. Возникновение гемифациального спазма у пациентов моложе 40 лет является редким явлением и может быть следствием демиелинизирующего заболевания (например, рассеянный склероз).
Причинами гемифациального спазма могут быть:
- компрессия лицевого нерва сосудом (дистальные ветви передней нижней мозжечковой артерии или позвоночной артерии — вазоневральный конфликт);
- поражение ствола мозга вследствиеинсульта, рассеянного склероза;
- травмы головного мозга, опухоли, артериовенозные пороки развития.
Методом выбора лечения гемифациального спазма являются инъекции ботулинического токсина типа А. Терапевтический эффект начинается через 3–5 дней и может длиться 3–6 месяцев.
Цервикальная дистония (ЦД) – локальная форма мышечной дистонии, характеризующаяся непроизвольными движениями мышц шеи с формированием патологических поз головы и шеи. При этом отмечаются быстрые ритмичные движения головы, которые обозначаются, как дистонический тремор головы. Также частым симптомом являются боли в области затылка, шеи и плеч, а также гипертрофия вовлеченной группы мышц.
Распространенность – 9 случаев на 100 000 населения. Заболевание может начаться в любом возрасте, средний возраст дебюта заболевания – 40 лет, чаще возникает у женщин, в качестве провокационной пробы можно попросить пациента пройтись.
Тяжесть ЦД варьирует от легкой до тяжелой. При незначительной выраженности поражения голова отклоняется периодически и с минимальной амплитудой, возможно движение в противоположную сторону, корригирующие жесты эффективны. При тяжелой ЦД дистоническая поза постоянна, движения в противоположную сторону невозможны, корригирующие жесты неэффективны.
Чаще всего носит спорадический характер. Среди наследственных вариантов следует рассматривать генотипы DYT1, DYT6, DYT7.
К факторам риска развития ЦД относятся:
- травма головы и шеи;
- инфекции, спондилез, опухоли, рубцовая ткань или растяжение связочного аппарата шейного отдела позвоночника;
- инфаркт базальных ганглиев;
- нейродегенеративные заболевания;
- лекарственное и токсическое воздействие.
Ботулинотерапия является «золотым стандартом» терапии первой линии при ЦД. Эффективность и безопасность введения ботулинического токсина типа А имеет уровень доказательности А. Все препараты ботулинического токсина типа А имеют аналогичные показания к терапии ЦД. FDA (США) утвердило применение следующих препаратов при цервикальной дистонии:
- Onabotulinumtoxin A;
- Abobotulinumtoxin A;
- Incobotulinumtoxin A;
- Rimabotulinumtoxin B.
Препаратом выбора при лечении цервикальной дистонии является BoNT-A (BoNT-В – препарат резерва для пациентов с резистентностью к BoNT-A). Ключом к успеху лечения служит правильный выбор мышцы для введения препарата.
Начинать лечение пациентов, ранее не получавших ботулинотерапию, следует с минимальной эффективной дозы. Дозу следует подбирать индивидуально, в соответствии с потребностями пациента, учитывая положение шеи и головы, локализацию боли, размер и степень гипертрофии мышц.
Повторные инъекции делают не ранее, чем становится заметным снижение эффекта первой дозы. Целесообразность фиксированного 12-недельного интервала между инъекциями не доказана. Индивидуально подобранные интервалы между инъекциями могут обеспечить лучший эффект лечения пациентов с ЦД. Интервалы между инъекциями должны определяться на основе индивидуальной потребности пациента.
Противопоказания:
- гиперчувствительность к любому компоненту препарата;
- воспалительный процесс в месте предполагаемой инъекции;
- острые инфекционные заболевания;
- заболевания с нарушением нервно-мышечной передачи;
- беременность и лактация.