К настоящему времени не существует общепринятой классификации этиопатогенетических подтипов ГИ. Одним из вариантов систематизации ГИ является патогенетическая классификация геморрагического инсульта H-ATOMIC.
- H — гипертония
- A — амилоидная ангиопатия
- T — опухоли
- O — приём пероральных антикоагулянтов
- M — сосудистые мальформации
- I — редкие причины
- C — криптогенные инсульты
Указанная классификация предполагает возможность наличия одновременно у одного пациента более 1 патогенетического подтипа ГИ.
Описание патогенетических подтипов геморрагического инсульта
При лобарных или атипично расположенных кровоизлияниях, наиболее вероятной причиной ГИ является церебральная амилоидная ангиопатия, лобарное распространение гипертензивного путаменального кровоизлияния, кровоизлияние в опухоль, кровоизлияние на фоне сосудистой мальформации, геморрагическая трансформация инфаркта мозга и кровоизлияние, связанное с венозным тромбозом (т. е. геморрагический венозный инфаркт или небольшие юкстакортикальные кровоизлияния).
Возможными факторами риска наличия сосудистых аномалий у пациентов с ВМК является возраст <65 лет, женский пол, лобарные ВМК, внутрижелудочковое распространение крови и отсутствие в анамнезе артериальной гипертонии, нарушений свёртываемости крови и табакокурения.
Инструментами для скриниговой оценки внутримозгового кровотока для выявления сосудистых мальформаций, аневризм и признаков болезни Моя-моя, являются КТ-ангиография или МР-ангиография. Контрастная МРТ, наряду с МРА и магнитно-резонансной венографией также эффективно выявляют сопутствующие структурные поражения, включая тромбоз вен головного мозга. Селективная ангиография церебральных артерий может быть целесообразной у пациентов, у которых КТА или МРА выявили сосудистые мальформации.
Выявление церебральных микрокровоизлияний или маркеров поражения белого вещества головного мозга на МРТ (т. е. расширенных периваскулярных пространств) в определённых анатомических областях, помогает отличить гипертензивную артериопатию от церебральной амилоидной ангиопатии.
Церебральные микрокровоизлияния в глубоких отделах серого вещества и инфратенториальных отделах головного мозга, таких как мост, таламус или подкорковые узлы, характерны для ангиопатии со склонностью к развитию гипертензивных кровоизлияний. В противоположность этому, микрокровоизлияния в области кортикально-субкортикального соединения (на границе серого и белого вещества) характерны для церебральной амилоидной ангиопатии. Кроме этого, выявляемые на МРТ расширенные периваскулярные пространства, преимущественно локализованые в области подкорковых ядер, ассоциируются с ВМК на фоне гипертензивной артериопатии, в то время, как расширенные периваскулярные пространства, локализованные преимущественно в области семиовального центра, ассоциируются с ВМК на фоне церебральной амилоидной ангиопатии.
Характерные черты определенных этиологических форм ВМК приведены ниже.
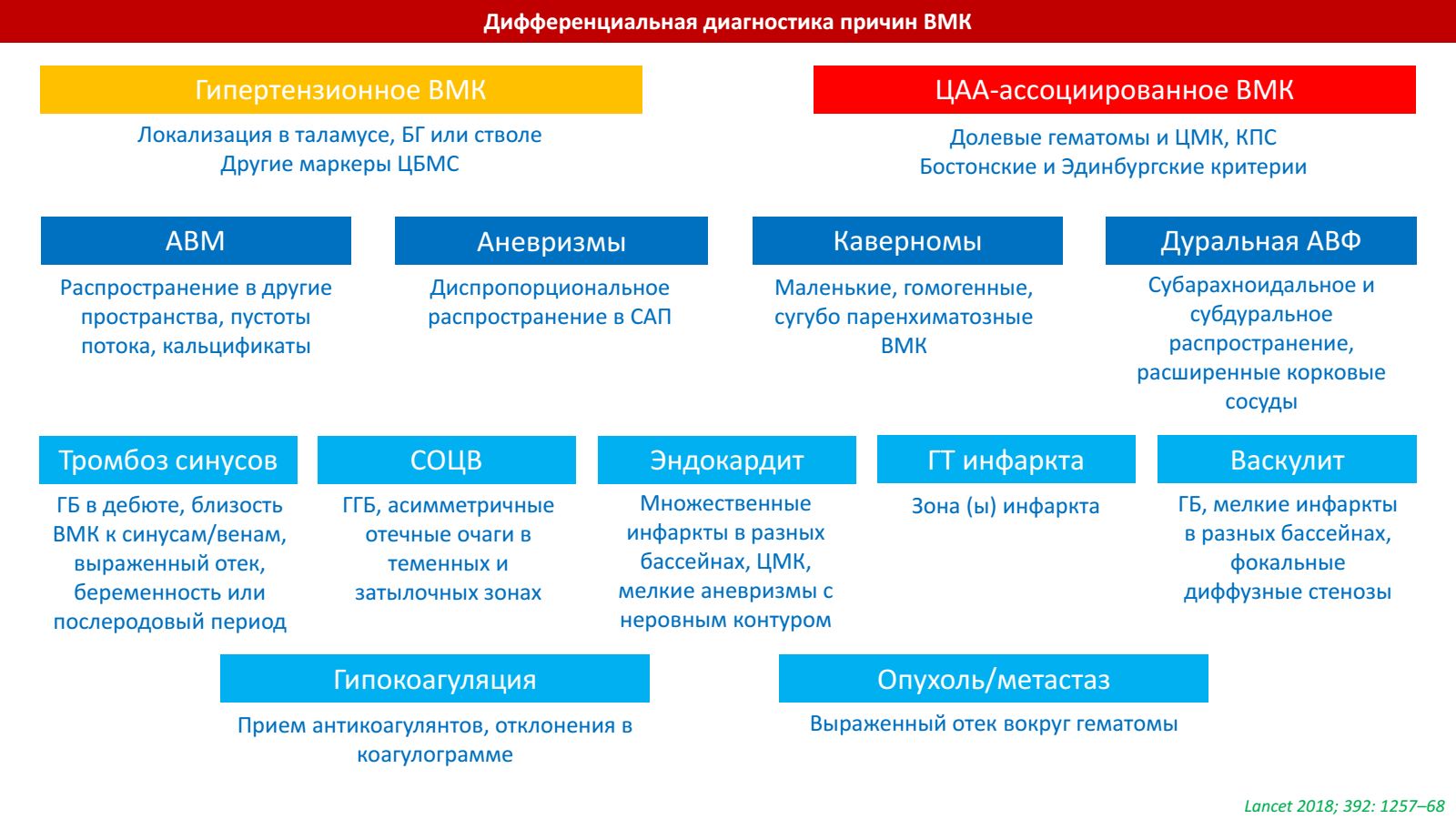
Гипертензивное ВМК
Наблюдается при развитии кровоизлияния у пациента, страдающего тяжёлой артериальной гипертензией с однородным кровоизлиянием, локализованным в типичном для гипертензивного ВМК месте (в области скорлупы или внутренней капсулы, хвостатого ядра, таламуса, моста или мозжечка). Дополнительных исследований как правило не требуется. Реже гипертензивное ВМК может иметь лобарную локализацию. Исключение другой природы кровоизлияния целесообразно пациентам с лобарной локализацией ВМК, включая лиц < 55 лет, особенно тех у кого повышение артериального давления недостаточно высоко для того, чтобы установить диагноз гипертензивного лобарного кровоизлияния. Повторные МРТ после лизирования крови (обычно в срок от четырёх до восьми недель), могут выявить резидуальные сосудистые мальформации или опухоли головного мозга.
Травматическое ВМК
Травматическое ВМК может быть установлено у пациентов с анамнезом недавно перенесённой травмы и соответствующими клиническим проявлениями при осмотре, а также контузионными очагами или травматическими кровоизлияниями по данным нейровизуализации.
ВМК у пациентов, принимающих антикоагулянты и ассоциированное с нарушением свёртываемости крови
Количество тромбоцитов, протромбиновое время и активированное частичное тромбопластиновое время должно исследоваться у каждого пациента с ВМК. Приём антикоагулянтов является наиболее частой причиной нарушения свёртываемости крови, приводящий к развитию внутримозговых кровоизлияний. ВМК, связанные с приёмом антикоагулянтов, чаще являются лобарными, нежели глубинными. Доля пациентов с лобарными кровоизлияниями повышается с усилением медикаментозного угнетения свёртываемости крови. Кровоизлияния на фоне приёма антикоагулянтов часто развиваются постепенно и могут увеличиваться в течение нескольких часов или нескольких дней. Как и другие расстройства коагуляции, приём антикоагулянтов может спровоцировать или повысить риск развития ВМК, вызванных другими причинами.
ВМК, ассоциированные с церебральной амилоидной ангиопатией
Кровоизлияния, связанные с церебральной амилоидной ангиопатией (ЦАА) обычно являются лобарными. В редких случаях располагаются в мозжечке. Они вовлекают преимущественно задние отделы полушарий: теменные и височные доли. ЦАА может предполагаться на основании клинических данных, если возраст больного с лобарным кровоизлиянием старше 55 лет, особенно, если ГИ развивается у пациента, не страдающего артериальной гипертензией. Повторные лобарные кровоизлияния у пожилых являются особенно характерными для ЦАА. В то время как, достоверный диагноз ЦАА может быть установлен только при гистологическом исследовании, вероятный диагноз может быть сформулирован при выявлении на МРТ множественных кровоизлияний (ВМК или церебральных микрокровоизлияний) в пределах долей больших полушарий, корковых и корково-подкорковых областей и кортикального поверхностного сидероза (фокального или диссеминированного).
Геморрагическая трансформация ишемического инфаркта
Необходимо различать ВМК и геморрагическую трансформацию инфаркта. Это особенно важно у пациентов, которым исследование выполнено отсрочено, когда нет очевидной клинической симптоматики или время её развития точно не установлено. В то время как, не существует радиологических критериев для того, чтобы различить эти состояния, важным признаком является появление очагов повышенной плотности в пределах более крупной области пониженной плотности, которая имеет клиновидную форму, и ширина которой увеличивается к коре мозга. Отсроченное проведение КТ может быть причиной трудностей интерпретации результатов исследования.
Церебральный венозный тромбоз
Церебральный венозный тромбоз (ЦВТ) иногда может сопровождаться геморрагической трансформацией венозного инфаркта или появлением мелких юкстакортикальных кровоизлияний. Несмотря на то, что клинические проявления ЦВТ очень разнообразны, заподозрить это состояние можно у пациентов с факторами риска — протромботическими состояниями (повышенный тромбогенный потенциал крови), приёмом пероральных контрацептивов, беременностью и послеродовым периодом, злокачественными новообразованиями, инфекциями, черепно-мозговыми травмами и механическими факторами, провоцирующими тромбообразование. Подтверждением диагноза служит сочетание патологического сигнала от венозных синусов на МРТ головного мозга и отсутствие признаков кровотока по данным МР-венографии. Однако, эти изменения не всегда хорошо заметны на снимках, и диагноз может быть основан только на отсутствии признаков кровотока по синусам или корковым венам.
Болезнь Моя-моя
Клинические проявления болезни Моя-моя разнообразны и включают транзиторные ишемические атаки, ишемический инсульт, геморрагический инсульт и эпилепсию. У пациентов с болезнью Моя-моя или синдромом моя-моя, у которых развивается ВМК, наиболее частой локализацией ВМК являются базальные ядра, таламус или вентрикулярная система, в то время, как кортикальные или субкортикальные области вовлекаются реже. Диагноз болезни Моя-моя основан на характерных изменениях, выявляемых при ангиографии: двусторонние стенозы дистальных отделов внутренних сонных артерий и проксимальных сосудов Виллизиева круга в сочетании с выраженным развитием коллатеральных сосудов в базальных отделах мозга.
Употребление наркотиков
Употребление наркотиков, таких как кокаин и других симпатомиметические средств, ассоциируется с повышенным риском ВМК.