Ключевые положения:
- Фибрилляция предсердий (ФП) — значимый фактор риска сердечно-сосудистой смерти (т. е. внезапной либо вследствие сердечной недостаточности или инсульта).
- Наличие ФП повышает риск ишемического инсульта в 5 раз.
- У 20–30% пациентов с ФП развивается дисфункция левого желудочка.
- Терапия ФП проводится по нескольким ключевым направлениям, каждое из которых направлено на снижение риска ассоциированных с ФП осложнений.
- Антикоагулянтная терапия является основой профилактики кардиоэмболического инсульта при ФП.
- Подходы к профилактике кардиоэмболического инсульта у пациентов с трепетанием предсердий аналогичны таковым при ФП.
Рекомендации по диагностике фибрилляции предсердий:
- Лицам старше 65 лет без транзиторной ишемической атаки (ТИА) или ишемического инсульта в анамнезе показан периодический контроль пульса или ЭКГ.
- Лицам после ТИА или ишемического инсульта неустановленной этиологии рекомендован длительный мониторинг ЭКГ (не менее 72 часов).
- При наличии у пациента электрокардиостимулятора или кардиовертера-дефибриллятора рекомендована регулярная проверка устройства на предмет зарегистрированных эпизодов высокой предсердной частоты; в случае их наличия — показан мониторинг ЭКГ для верификации ФП.
- У пациентов, перенесших инсульт неустановленной этиологии, возможно применение устройств для длительной записи ЭКГ — неинвазивных ЭКГ-мониторов или имплантируемых петлевых регистраторов ЭКГ (»loop recorder»).
- Систематический ЭКГ-скрининг рекомендован пациентам старше 75 лет и лицам с высоким риском инсульта.
Все клинические варианты ФП являются эмболоопасными, т. е. увеличивают риск кардиоэмболического инсульта и/или системных эмболий! Принципы профилактики тромбоэмболических осложнений при разных типах ФП идентичны.
Профилактика инсульта и системных эмболий у пациентов с фибрилляцией предсердий
Большинство ишемических инсультов при ФП можно предотвратить посредством антикоагулянтной терапии. Для этих целей применяют таблетированные (оральные) антикоагулянты (ОАК), к которым относятся:
- антагонисты витамина К (АВК) (варфарин);
- не зависящие от витамина К оральные антикоагулянты (НОАК) (дабигатран, ривароксабан, апиксабан, эдоксабан).
Согласно результатам рандомизированных клинических испытаний, НОАК продемонстрировали по меньшей мере сопоставимую с варфарином эффективность и большую безопасность у пациентов с ФП неклапанной этиологии, благодаря чему должны рассматриваться как препараты выбора у этой группы пациентов.
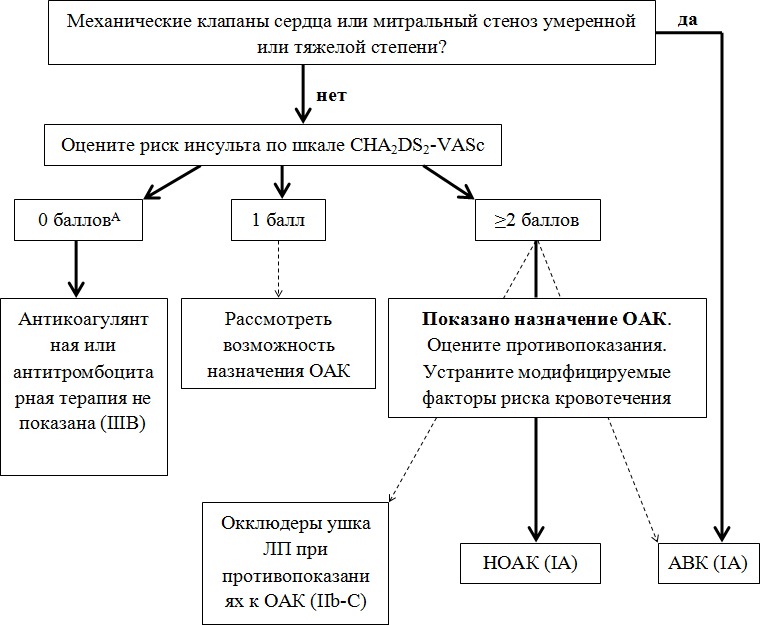
У пациентов с ФП клапанной этиологии (т. е. обусловленной митральным стенозом умеренной или тяжелой степени, а также при наличии механических клапанов сердца) препаратами выбора являются АВК.
Оценка риска инсульта при фибрилляции предсердий
Усредненный риск инсульта у пациентов с ФП приблизительно в 5 раз превышает таковой у здоровых людей. Однако популяция больных ФП весьма неоднородна и требует обязательной оценки индивидуального риска инсульта у каждого отдельно взятого пациента.
Шкала риска инсульта и системных эмболий CHA2DS2-VASc
| Фактор риска | Баллы |
|---|---|
| Хроническая сердечная недостаточность или дисфункция левого желудочка | 1 |
| Артериальная гипертензия | 1 |
| Возраст ≥75 лет | 2 |
| Сахарный диабет | 1 |
| Инсульт, или транзиторная ишемическая атака, или артериальная тромбоэмболия в анамнезе | 2 |
| Сосудистые заболевания, то есть заболевания периферических артерий, инфаркт миокарда, атеросклероз аорты | 1 |
| Возраст 65–74 года | 1 |
| Женский пол | 1 |
Польза антикоагулянтной терапии однозначно доказана при наличии множественных факторов риска инсульта (т. е. при числе баллов по шкале CHA2DS2-VASc ≥2 для мужчин и ≥3 для женщин).
Следует помнить, что и наличие одного клинического фактора риска (баллов по CHA2DS2-VASc ≥1 для мужчин и ≥2 для женщин) повышает вероятность кардиоэмболического инсульта, и потому у этой группы пациентов также следует рассмотреть назначение ОАК. Лечебный подход требует сравнительной оценки потенциальной пользы препарата (которая высока у всех ОАК) и риска кровотечения.
Оценка риска кровотечения у пациентов с фибрилляцией предсердий
Существует несколько шкал риска, позволяющих оценить вероятность кровотечения у пациента с ФП на фоне антикоагулянтной терапии (HAS-BLED, ATRIA, HEMORR2HAGES и др. ) В рекомендациях Европейского общества кардиологов по ведению больных ФП (2016) акцент сделан не столько на определении риска кровотечения, сколько на его коррекции. С этой целью все факторы риска предложено классифицировать на модифицируемые и немодифицируемые.
Модифицируемые факторы риска кровотечения
- Артериальная гипертензия (особенно если САД >160 мм рт ст).
- Лабильные показатели МНО или менее 60% времени нахождения МНО в терапевтическом диапазоне.
- Прием медикаментов, повышающих риск кровотечения (например, нестероидных противовоспалительных средств или антитромбоцитарных препаратов).
- Злоупотреблением алкоголем (≥8 доз в неделю).
Потенциально модифицируемые факторы риска кровотечения
- Анемия.
- Нарушение функции почек.
- Нарушение функции печени.
- Тромбоцитопения и тромбоцитопатия.
Немодифицируемые факторы риска кровотечения
- Возраст (>65 лет по шкале HAS-BLED, ≥75 лет по шкалам ATRIA, HEMORR2HAGES, ORBIT).
- Наличие кровотечений в анамнезе.
- Инсульт в анамнезе.
- Проведение диализа или трансплантация почек.
- Цирроз печени.
- Онкологическое заболевание.
- Генетические факторы.
Биомаркеры, связанные с повышением риска кровотечения
- Высокочувствительный тропонин.
- Трансформирующий фактор роста GDF-15 (growth differentiation factor 15).
- Уровень креатинина плазмы и расчетный клиренс креатинина.
Коррекция модифицируемых факторов риска позволяет снизить риск кровотечения у пациентов, принимающих ОАК.
Алгоритм выбора метода профилактики инсульта у пациентов с фибрилляцией предсердий
АВК — антагонисты витамина К; ЛП — левое предсердие; НОАК — не зависящие от витамина К оральные антикоагулянты; ОАК — оральные антикоагулянты. А — включая женщин.
Сроки начала антикоагулянтной терапии у больных, перенесших инсульт или транзиторную ишемическую атаку
Ишемический инсульт/ТИА
У пациентов с ишемическим инсультом или ТИА начало терапии ОАК целесообразно отсрочить во избежание геморрагической трансформации ишемического очага.
КТ — компьютерная томография, МРТ — магниторезонансная томография, ТИА — транзиторная ишемическая атака, ФП — фибрилляция предсердий, NIHSS — шкала оценки тяжести инсульта.
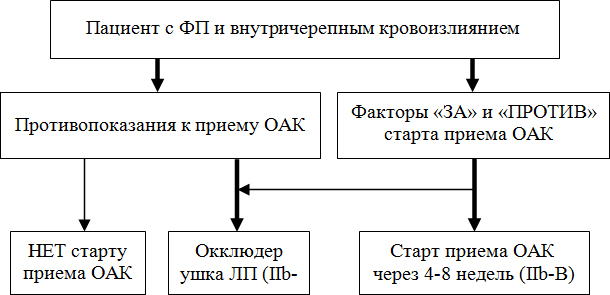
Внутричерепное кровоизлияние
У пациентов с ФП, перенесших внутричерепное кровоизлияние, назначение или возобновление ОАК рекомендовано через 4–8 недель, с учетом выявления и лечения причины возникшего кровотечения, коррекции факторов риска геморрагических осложнений. Настоятельно рекомендуется учитывать факторы «за» и «против» старта антикоагулянтной терапии.
ЛП — левое предсердие, ОАК — оральный антикоагулянт, ФП — фибрилляция предсердий.
Факторы «ПРОТИВ» старта ОАК:
- кровотечение происходило на адекватной дозе НОАК/ в отсутствие приема/на низкой дозе;
- пожилой возраст;
- неконтролируемая артериальная гипертензия;
- латеральная гематома;
- тяжелое внутричерепное кровотечение;
- множественные микрокровоизлияния (например, >10 по данным МРТ в режиме T2*);
- причины кровотечения не могут быть устранены;
- злоупотребление алкоголем;
- необходимость приема двойной антитромбоцитарной терапии после ЧКВ (чрезкожного коронарного вмешательства).
Факторы «ЗА» старт ОАК:
- кровотечение происходило на фоне приема АВК или установлена передозировка НОАК;
- травма или устранимая причина кровотечения;
- молодой возраст;
- хорошо контролируется гипертония;
- медиальная гематома;
- нет признаков лейкоареоза в белом веществе больших полушарий;
- хирургически удаленная субдуральная гематома;
- САК: клипированная или эмболизированная аневризма;
- высокий риск ишемического инсульта.