Единственным методом лечения ишемического инсульта, доказавшим свою эффективность и безопасность в клинических исследованиях, является реканализация церебральной артерии (внутривенный тромболизис и тромбоэкстракция). Ее целью является восстановление кровотока в участке головного мозга с критическим дефицитом кровоснабжения, но еще не потерявшем жизнеспособность, так называемой пенумбре (зоне «ишемической полутени»). Наиболее важным предиктором успеха методов реканализации является время от развития инсульта до начала лечения. Чем быстрее будет достигнута реканализация окклюзированной артерии, тем быстрее оксигенированная кровь поступит к зоне «ишемической полутени». Опираясь на эти данные, под «терапевтическим окном» понимается временной интервал между возникновением симптомов инсульта и началом лечения. Когда точное время начала симптомов неизвестно, за точку отсчета «терапевтического окна» принимается момент, когда пациента последний раз видели здоровым.
До начала тромболитической терапии пациенту необходимо выполнить нейровизуализацию и исключить противопоказания к ее проведению. Так как тромболизис доказал свою эффективность и безопасность при всех патогенетических подтипах ишемического инсульта, уточнять причину в каждом конкретном случае нужно после выполнения методов реканализации.
Врачи, выполняющие тромболитическую терапию у больного ишемическим инсультом, должны знать о возможных осложнениях данного метода, включая кровотечение и ангионевротический отек, и быть готовыми немедленно оказать необходимую помощь.
Внутрибольничное время от момента поступления пациента в стационар до начала тромболизиса не должно превышать 60 минут (правило «золотого часа», регламентирующее время, отведенное на оказание видов помощи при поступлении больного инсультом, представлено в таблице 1).
Таблица 1. Правило «золотого часа» при поступлении в стационар пациента с инсультом.
| Действие | Время |
|---|---|
| От двери до врача | ≤ 10 минут |
| От взятия анализов крови до получения результатов | ≤ 20 минут |
| От двери до проведения КТ | ≤ 20 минут |
| От двери до интерпретации результатов КТ | ≤ 45 минут |
| От двери до лечения | ≤ 60 минут |
Методы реканализации
Системный тромболизис
Системный тромболизис выполняется rt-PA.
Запрещено использование любых других фибринолитиков для системного тромболизиса у больных ишемическим инсультом. Внутривенное применение Reteplase, Desmolteplase, Urokinase или других фибринолитических препаратов, а также Ancrod может выполняться только в рамках клинических исследований. Использование Streptokinase при ишемическом инсульте запрещено.
Пациенты и/или родственники должны быть поставлены в известность о возможных осложнениях тромболитической терапии и подписать информированное согласие перед ее началом.
Реканализация может быть оценена с помощью допплерографической шкалы оценки кровотока в церебральных артериях при выполнении тромболизиса у больных ишемическим инсультом (TIBI).
Системный тромболизис в 0 – 4,5 часовом «терапевтическом окне»
На основании критериев включения и исключения в исследования NINDS и ECASS III, доказавших эффективность и безопасность системной тромболитичнеской терапии у больных ишемическим инсультом в 0–3 часовом и 3–4,5 часовом «терапевтическом окне», соответственно, а также накопленного клинического опыта (в том числе в рамках международного регистра SITS International) в Guidelines ASA/AHA 2018 г. были постулированы показания и противопоказания к данному методу лечения. Согласно данным критериям, пациентам с супратенториальным ишемическим инсультом при наличии показаний (таблица 2,3, 4) и отсутствии противопоказаний (таблица 5) необходимо выполнять внутривенный (системный) тромболизис.
Таблица 2. Показания к проведению тромболитической терапии при ишемическом инсульте
| 1 | Диагноз ишемического инсульта, который привел к отчетливому неврологическому дефициту. |
| 2 | Появление симптомов <4,5 часов до начала терапии. |
| 3 | Возраст старше 18 лет. |
Таблица 3. Клинические ситуации, в которых необходимо рассмотреть возможность проведения тромболитической терапии при ишемическом инсульте
| Терапевтическое окно 0–3 часа | |
|---|---|
| rt-PA (0,9 мг/кг, максимальная доза 90 мг) рекомендуется для пациентов с ишемическим инсультом, в течение 3 ч после начала симптомов. | |
| Возраст | Для пациентов ≥ 18 лет, введение rt-PA в течение 3 часов одинаково рекомендуется для пациентов младше 80 и старше 80 лет. |
| Тяжесть неврологического дефицита |
Для больных инсультом с выраженным неврологическим дефицитом, тромболизис с помощью rt-PA рекомендуется в течение 3 часов с момента развития ишемического инсульта. Несмотря на повышенный риск геморрагической трансформации у данной категории пациентов, польза от проведения тромболитической терапии превышает потенциальные риски. Для пациентов с легким неврологическим дефицитом, но инвалидизирующими симптомами инсульта, rt-PA используется в течение 3 часов с момента начала ишемического инсульта. У данной категории пациентов доказано клиническое преимущество выполнения системного тромболизиса. Для пациентов с легким неврологическим дефицитом, но неинвалидизирующими симптомами инсульта, в/в тромболизис с помощью rt-PA может рассматриваться. Необходимо взвесить риски проведения тромболизиса у данных больных. |
| Терапевтическое окно 3–4,5 ч | |
| Внутривенный тромболизис rt-PA (0,9 мг/кг, максимальная доза 90мг) также рекомендуется для пациентов с инсультом в 3 — 4,5 ч «терапевтическом окне». | |
| Возраст, сахарный диабет, предыдущий инсульт, тяжесть инсульта, прием антикоагулянтов, нейровизуализация |
Использование rt-PA в 3 — 4,5-часовом окне рекомендуется для:
|
| Возраст и окно от 3 до 4,5 часов | Для пациентов >80 лет, в окне от 3 до 4,5 ч выполнение тромболизиса rt-PA безопасно и может быть таким же эффективным, как и у более молодых пациентов. |
| Прием Warfarin и расширенное окно от 3 до 4,5 часов | Для пациентов, принимающих Warfarin с МНО ≤1,7 (1,3) выполнение тромболизиса rt-PA представляется безопасным и может быть рекомендовано. |
| Предшествующий инсульт плюс сахарный диабет и расширенное окно от 3 до 4,5 часов | У больных острым ИИ с предшествующим инсультом и сахарным диабетом, выполнение тромболизиса rt-PA в 3–4,5 ч «терапевтичнеском окне» может быть столь же эффективным, как и в окне от 0 до 3 часов. |
| Умеренный дефицит в окне от 3 до 4,5 часов | Для пациентов с умеренным инсультом в 3 — 4,5 ч «терапевтическом окне» в/в троболизис rt-PA может быть столь же эффективным, как и в окне от 0 до 3 часов, и может рассматриваться. Риски, связанные с лечением, должны быть сопоставлены с возможными преимуществами. |
| Артериальное давление | Системный тромболизис rt-PA рекомендуется пациентам, у которых АД можно безопасно снизить (до <185/110 мм рт. ст) с помощью антигипертензивных препаратов. Необходимо стабилизировать АД до начала тромболизиса. |
| Глюкоза | Использование rt-PA рекомендуется пациентам с исходным уровнем глюкозы >50 мг/дл (>2,7 ммоль/л). |
| КТ | Системный тромболизис rt-PA рекомендуется при ранних ишемических изменениях легкой или умеренной степени на неконтрастной КТ (кроме явной гиподенсности). |
| Предшествующая антитромбоцитарная терапия |
Системный тромболизис rt-PA рекомендуется пациентам, принимавшим антитромбоцитарную монотерапию перед инсультом. Системный тромболизис rt-PA рекомендуется для пациентов, принимавших комбинированную антитромбоцитарную терапию (например, аспирин и клопидогрель) перед инсультом. Преимущество в/в тромболизиса у данных больных превышает вероятный риск развития внутричерепного кровоизлияния. |
| Терминальная стадия почечной недостаточности |
У больных инсультом с терминальной стадией почечной недостаточности, находящихся на гемодиализе и нормальным АЧТВ, рекомендуется в/в тромболизис rt-PA. Однако у пациентов с повышенным АЧТВ может быть высок риск развития геморрагических осложнений. |
Таблица 4. Дополнительные рекомендации к проведению тромболизиса в ряде клинических ситуаций, при которых возможно рассмотрение вопроса о проведении тромболитической терапии при ишемическом инсульте
| Дополнительные рекомендации к проведению тромболизиса | |
|---|---|
| Предшествующая инвалидизация | Предшествующая инвалидизация не увеличивает риск внутричерепного кровоизлияния, но может ассоциироваться со снижением вероятности улучшения неврологической симптоматики и повышенным уровнем смертности. Возможность тромболитической терапии rt-PA для пациентов с острым инсультом с предшествующей инвалидизацией (оценка MRS ≥2) может быть рассмотрена, но решение необходимо принимать с учетом таких факторов, как: качество жизни, социальная поддержка, место жительства, потребность в посторонней помощи, а также в зависимости от целей ухода. Пациенты с деменцией до развития инсульта могут получить положительный результат при выполнении в/в тромболизиса rt-PA. |
| Ранее улучшение неврологической симптоматики | В/в тромболизис rt-PA показан пациентам с инсультом легкой или умененной степени и быстрым уменьшением неврологического дефицита в том случае, если симптоматика не регрессировала полностью и может быть потенциально инвалидизирующей. |
| Судороги | В/в тромболизис rt-PA показан у пациентов с судорожным приступом во время развития острого инсульта, если нет постиктального неврологического дефицита. |
| Спинномозговая пункция | В/в тромболизис rt-PA может рассматриваться даже в тех случаях, когда, пациентам выполнялась спинномозговая пункция в предыдущие 7 дней. |
| Недавняя серьезная травма (внечерепная) | У пациентов с острым инсультом с недавней тяжелой травмой (в течение 14 дней), не являющейся травмой головы, системный тромболизис rt-PA может быть тщательно рассмотрена, при этом риск кровотечения сопоставим с серьезностью травм и потенциальной недееспособностью вследствие ишемического инсульта. |
| Недавняя крупная операция | В/в тромболизис rt-PA у тщательно отобранных пациентов с острым инсультом, перенесших крупную операцию в течение предшествующих 14 дней, может быть рассмотрен, но потенциальный повышенный риск кровотечения на хирургическом участке следует сопоставлять с ожидаемыми преимуществами уменьшения неврологического дефицита. |
| Менструация |
В/в тромболизис rt-PA возможен у женщин, с менструацией, которые не имеют анамнеза меноррагии, однако лечение rt-PA может увеличить продолжительность менструального цикла. Поскольку потенциальное преимущество rt-PA перевешивает риск серьезного кровотечения у пациентов с недавней или активной историей меноррагии без клинически значимой анемии или гипотонии, может быть рассмотрено введение rt-PA. Когда есть история недавнего или активного кровотечения из половых путей, вызывающего клинически значимую анемию, необходимо провести экстренную консультацию с гинекологом до того, как будет принято решение о использовании rt-PA. |
| Экстракраниальные диссекции | В/в тромболизис rt-PA является разумно безопасным в течение 4,5 ч. |
| Внутричерепная аневризма | При наличии внутричерепной аневризмы (менее 10 мм) введение rt-PA является разумным и, вероятно, рекомендуется. |
| Острый ИМ | Для пациентов с одновременным острым инсультом и острым ИМ лечение с помощью rt-PA в дозе, подходящей при церебральной ишемии, с последующей чрескожной коронарной ангиопластикой и стентированием, если они показаны, является разумным. |
| Недавний ИМ | Для пациентов с острым инсультом и имеющих в анамнезе недавний ИМ в последние 3 мес. лечение ишемического инсульта с помощью rt-PA является разумным, если недавний ИМ был не-STEMI. |
| Другие сердечные заболевания |
Для пациентов с обширными инсультом, который может вызывать тяжелую инвалидизацию и острый перикардит, лечение с помощью rt-PA может быть разумным; в этой ситуации рекомендуется срочная консультация кардиолога. Для пациентов с умеренной тяжестью инсульта, которые могут вызывать инвалидность умеренной степени и острый перикардит, в/в тромболизис rt-PA имеет неопределенный эффект. Для пациентов с обширным инсультом, который может вызывать тяжелую инвалидизацию, и данными о наличии тромба в левом предсердии или желудочке, лечение с использованием rt-PA может быть разумным. Для пациентов с умеренной тяжестью инсульта и если есть данные о наличии тромба в левом предсердии или желудочке, эффект от в/в тромболизиса rt-PA неопределенный. Для пациентов с обширным инсультом и сердечной миксомой лечение с помощью rt-PA может проводиться. Для пациентов с обширным инсультом и имеющих папиллярную фиброэластому, в/в тромболизис rt-PA может быть эффективным. |
| Беременность |
В/в тромболизис rt-PA может быть рассмотрен во время беременности, когда ожидаемые преимущества лечения умеренного или тяжелого инсульта перевешивают ожидаемые повышенные риски маточного кровотечения. Безопасность и эффективность rt-PA в раннем послеродовом периоде (<14 дней после родов) не были установлены. |
| Офтальмологические заболевания | Использовать rt-PA у пациентов, которые имеют анамнез диабетической геморрагической ретинопатии или других геморрагических офтальмологических состояний, разумно рекомендовать, но потенциальный повышенный риск потери зрения следует сопоставлять с ожидаемыми преимуществами уменьшения неврологического дефицита. |
| Серповидноклеточная анемия | В/в тромболизис rt-PA может быть использован. |
| Употребление наркотиков | Терапия rt-PA является разумной, при исключении других противопоказаний. |
| Маски инсульта | Риск внутричерепного кровоизлияния у пациентов с возможными «масками» инсульта довольно низкий; таким образом, начало в/в тромболизиса rt-PA рекомендуется по сравнению с задержкой лечения для проведения дополнительных диагностических исследований. |
|
Церебральные микрокровоизлия-ния по данным МРТ (1–10) в режиме Т2*. Церебральное микрокровоизлия-ние по данным МРТ (> 10). |
У тех пациентов, у которых ранее были выявлены церебральные микрокровоизлияния (1–10) по данным МРТ в режиме Т2*, в/в тромболизис rt-PA является разумным. У тех пациентов, у которых ранее были выявлены множественные церебральные микрокровоизлияния (>10) по данным МРТ в режиме Т2*, в/в тромболизис rt-PA может быть связан с повышенным риском внутричерепного кровоизлияния и преимущества лечения неопределенны. Лечение разумно рекомендовать, если есть существенное преимущество применения тромболитика. |
Таблица 5. Клинические ситуации, в которых не рекомендуется проведение системного тромболизиса
| Противопоказания к тромболизису | |
|---|---|
| Глюкоза крови <50 мг/дл (2,7 ммоль/л) | В\в тромболизис rt-PA не должен проводиться |
| Артериальное давление выше 185 мм рт. ст. (систолическое АД) и 110 мм рт. ст. (диастолическое АД) | В\в тромболизис rt-PA не должен проводиться (до уменьшения АД <185 /110 мм. рт. ст. ) |
| Наличие по данным КТ головного мозга мультилобулярного инфаркта (гиподенсности >1/3 полушария) | В\в тромболизис rt-PA не должен проводиться |
| Внутричерепное кровоизлияние по данным КТ головного мозга | В\в тромболизис rt-PA не должен проводиться пациенту, у которого при КТ обнаруживается внутричерепное кровоизлияние. |
| Внутричерепное кровоизлияние в анамнезе | Противопоказан в/в тромболизис rt-PA пациентам, у которых есть в анамнезе внутричерепное кровоизлияние. |
| Субарахноидальное кровоизлияние | В\в тромболизис rt-PA противопоказан пациентам с симптомами и признаками совместимыми с САК/внутричерепным кровоизлиянием. |
| Ишемический инсульт в течение 3 месяцев | В\в тромболизис rt-PA у пациентов с острым инсультом, имевших предшествующий ишемический инсульт в течение 3 мес. противопоказан. |
| Травма головы в течение 3 месяцев | У пациентов с острым инсультом с недавней тяжелой травмой головы (в течение 3 месяцев) в\в тромболизис rt-PA противопоказан. |
| Интракраниальная или спинальная операция в течение 3 месяцев | Для пациентов с острым ИИ и внутричерепной/ спинальной операцией в течение предшествующих 3 мес. – в\в тромболизис rt-PA потенциально опасен. |
| Кровотечение в течение 21 дня | Пациенты с недавним кровотечением в течение 21 дня должны относиться к высокой группе риска, и введение rt-PA у них потенциально опасно. |
| Артериальная пункция | Безопасность и эффективность введения rt-PA пациентам с острым инсультом, которым выполнялась артериальная пункция в некомпримируемом месте в течении 7 дней, предшествующих симптомам инсульта, являются неопределенными. |
| Низкомолекулярные гепарины | В/в тромболизис rt-PA не следует проводить пациентам, получившим лечебную дозу НМГ в течение предыдущих 24 ч. |
| Коагулопатия |
Безопасность и эффективность в/в троболизиса rt-PA для данных пациентов с острым инсультом неизвестна. Пациентам с:
в/в тромболизис rt-PA не должен проводиться. |
| Ингибиторы тромбина или ингибиторы фактора Ха |
Безопасность использования rt-PA у пациентов, принимающих прямые ингибиторы тромбина или ингибиторы фактора Ха, не была установлена и может принести вред. В\в тромболизис rt-PA не должен выполняться пациентам, принимающим прямые ингибиторы тромбина или ингибиторы фактора Xa, если лабораторные тесты, такие как АЧТВ, МНО, количество тромбоцитов, экариновое время свертывания, тромбиновое время или показатели активности фактора Ха являются повышенными. |
| Ингибиторы рецепторов гликопротеина IIb/ IIIa (абциксимаб, тирофибан, эптифибатид) | Антитромбоцитарные агенты, которые ингибируют рецептор гликопротеина IIb / IIIa, не следует вводить одновременно с rt-PA вне клинических испытаний. |
| Инфекционный эндокардит | Для пациентов с острым инсультом и инфекционным эндокардитом, в\в тромболизис rt-PA не следует проводить из-за повышенного риска внутричерепного кровоизлияния. |
| Диссекция дуги аорты | В\в тромболизис rt-PA в остром периоде ИИ, у пациентов с верифицированной или с подозрением на диссекцию дуги аорты, потенциально опасен и не должен проводиться. |
| Внутричерепное новообразование | В\в тромболизис rt-PA у пациентов с острым инсультом и внутричерепным новообразованием, потенциально опасен. |
| ЖКК или мочеполовые кровотечения/продолжающееся висцеральное кровотечение/предрасположенность к кровотечениям | В\в тромболизис rt-PA в течение 21 дня не рекомендуется. |
| Внутричерепная артериальная диссекция | Вред и польза использования rt-PA неизвестны. |
| Внутричерепные сосудистые мальформации | Польза и риск в\в тромболизиса rt-PA не установлены. |
| NIHSS>25 | Преимущество в\в тромболизиса rt-PA в терапевтическом окне между 3 и 4,5 часами с момента появления симптомов у пациентов с очень тяжелым инсультом (NIHSS>25) является неопределенным. |
Таблица 6. Протокол системного тромболизиса
| Инфузия 0,9 мг/кг rtPA (максимально 90 мг) в течение 60 минут |
| 10% – болюсно в течение одной минуты, затем оставшиеся 90% дозы в течение часа |
| Лечение пациентов в отделении интенсивной терапии |
| Неврологический осмотр (с оценкой неврологического дефицита по шкале NIHSS) каждые 15 минут в течение инфузии, каждые 30 мин в течение первых 6 часов, после инфузии, затем каждый час в течение первых суток. |
| Если у пациента появляются сильные головные боли, острый подъём артериального давления, тошнота и рвота, инфузия rtPA должна быть остановлена (если она ещё продолжается) и должна быть выполнена неотложная КТ. |
| Выполнение КТ головного мозга в плановом порядке через 24 часа после проведения тромболизиса. |
| Измерение артериального давления: каждые 15 минут в первые 2 часа, затем каждые 30 минут в последующие 6 часов, затем каждый час в течение первого дня. |
| Интервал измерения артериального давления укорачивается, если артериальное давление становится выше 185 мм рт. ст. (систолическое АД) на 105 мм рт. ст. (диастолическое АД). В этом случае назначаются антигипертензивные средства (таблица 13). |
| Постановка желудочного зонда, катетера мочевого пузыря и интраартериальная катетеризация откладываются. |
| В течение 24 часов после тромболизиса нельзя назначать антитромботические препараты. |
Интраартериальный тромболизис
Внутриартериальный тромболизис в настоящее время все реже и реже используется в реальной клинической практике.
Внутриартериальный тромболизис рекомендуется пациентам с окклюзией средней мозговой артерии, находящихся в 6-часовом «терапевтическом окне».
Пациентам, у которых есть показания к проведению внутривенного тромболизиса, он должен быть проведен, несмотря на то, что рассматривается вопрос о возможном выполнении селективного (интраартериального) тромболизиса.
Как и у системного, эффективность интраартериального тромболизиса тесно коррелирует с временем его начала. Уменьшение времени между дебютом симптомов инсульта и началом селективного тромболизиса ассоциируется с лучшими исходами, поэтому все усилия должны быть направлены на то, чтобы максимально рано начать специфическую терапию.
Интраартериальный тромболизис может проводиться в сосудистых центрах, в которых есть возможность неотложного выполнения церебральной ангиографии и работают квалифицированные специалисты по рентгенэндоваскулярной хирургии. Необходимо быстро выполнить диагностику и начать терапию.
Ни один из тромболитических агентов не одобрен для внутриартериального использования у больных инсультом. В настоящее время механическая тромбэктомия с помощью стент-ретривера рекомендуется в качестве терапии первой линии (не внутриартериальный тромболизис).
Протокол интраартериального тромболизиса представлен в таблице 7.
Таблица 7. Протокол интраартериального тромболизиса
|
Выполняется локальная длительная инфузия тромболитиков (rtPA или проурокиназа) максимально в течение 2 часов под ангиографическим контролем: 1.rtPA: внутриартериально болюсно перед тромбом 1 мг в течение 1 минуты, затем внутриартериально болюсно в тромб 1 мг в течение 1 минуты, с последующим введением через перфузор со скоростью 18 мг/ч. Или 2. Проурокиназа: внутриартериально через перфузор 9 мг в течение двух часов. |
| Лечение пациентов в отделении интенсивной терапии. |
| Неврологический осмотр (с оценкой неврологического дефицита по шкале NIHSS) каждые 15 минут в течение инфузии, каждые 30 мин в течение первых 6 часов после инфузии, затем каждый час в течение первых суток. |
| Если у пациента появляются сильные головные боли, острый подъём артериального давления, тошнота и рвота, инфузия должна быть остановлена (если она ещё продолжается) и должна быть выполнена неотложная КТ. |
| Выполнение КТ головного мозга в плановом порядке через 24 часа после проведения тромболизиса. |
| Измерение артериального давления: каждые 15 минут в первые 2 часа, затем каждые 30 минут в последующие 6 часов, затем каждый час в течение первого дня. |
| Интервал измерения артериального давления укорачивается, если артериальное давление становится выше 185 мм рт. ст. (систолическое АД) на 110 мм рт. ст. (диастолическое АД). В этом случае назначаются антигипертензивные средства (таблица 13). |
| Постановка желудочного зонда, катетера мочевого пузыря и интраартериальная катетеризация откладываются. |
| В течение 24 часов после тромболизиса нельзя назначать антитромботические препараты. |
Механическая тромбо-эмболоэкстракция
Механическая тромбо-эмболоэкстракция в 0–6 — часовом «терапевтическом окне»
Результаты исследований, посвященных эффективности и безопасности механической тромбоэкстракции у больных ишемическим инсультом (MR CLEAN, ESCAPE, REVASCAT, SWIFT PRIME и EXTEND-IA), доказали преимущество такой терапии.
Необходимо отметить, что пациентам, имеющим показания к выполнению системного тромболизиса с помощью rtPA, он должен быть проведен, даже если рассматривается вопрос об эндоваскулярных методах лечения.
У пациентов с показаниями к механической тромбоэкстракции которым был выполнен системный тромболизис rt-PA, рекомендовано выполнить рентгенэндоваскулярное лечение, не дожидаясь клинического эффекта тромболитической терапии.
Показания к выполнению тромбоэкстракции с помощью стент-ретривера:
- возраст 18 лет и старше;
- окклюзия внутренней сонной или проксимального отдела (M1) средней мозговой артерии (СМА);
- оценка по модифицированной до инсульта 0–1 балл;
- оценка по шкале NIHSS 6 баллов и выше;
- оценка по шкале 6 баллов и выше;
- нозможность начала лечения (пункции артерии) в пределах 6 часов от появления симптомов.
Противопоказания к выполнению тромбоэкстракции:
- внутримозговое или субарахноидальное кровоизлияние;
- обширный гиподенсивный очаг инфаркта на КТ.
Существует оценочная шкала VAN (визуализация, афазия, неглект), которая позволяет в процессе оценки неврологического дефицита заподозрить окклюзию крупной церебральной артерии. Наличие у пациента 2 баллов по данной шкале считается положительным результатом и является показанием к проведению КТ-ангиографии с целью верификации окклюзии церебрального сосуда и решения вопроса о тромбоэкстракции.
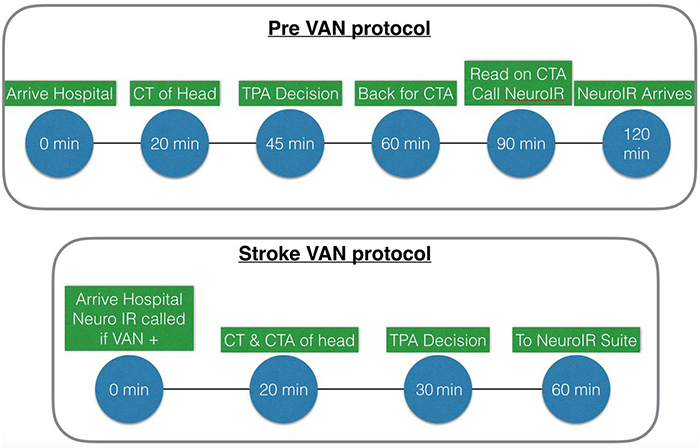
Шкала VAN позволяет в процессе оценки неврологического дефицита заподозрить окклюзию крупной церебральной артерии. Первоначально пациента просят поднять обе верхние конечности и удерживать в течение 10 секунд. При выявлении слабости одной из конечностей тест продолжается, и считается положительным. Если двигательных нарушений не выявлено – тест отрицательный. При положительном результате далее оценка дефицита рассчитывается на основе наличия визуального нарушения (слепота, нарушение полей зрения, диплопия, 0 — 1 балл), афазии (0 — 1 балл) и неглекта (0 — 1 балл).
Наличие у пациента 2 баллов по данной шкале ассоциируется с окклюзией крупного церебрального сосуда. Для пациентов с положительным результатом по шкале VAN назначается КТ-ангиография с целью верификации окклюзии церебрального сосуда и решения вопроса о тромбоэкстракции.
Как и в случае системного тромболизиса, раннее выполнение эндоваскулярной реканализации ассоциируется с лучшими клиническими исходами. Для обеспечения реперфузии уровня 2b/3 эндоваскулярное лечение должно быть начато как можно раньше, и в пределах 6 часов от начала инсульта.
У тщательно отобранной группы пациентов с окклюзией внутренней сонной артерии, имеющихпротивопоказания к внутривенному тромболизису rtPA, эндоваскулярное лечение с помощью стент-ретриверов в пределах 6 часов от появления симптомов, доказало свою эффективность.
Проведение эндоваскулярной терапии с помощью стент-ретриверов может быть обосновано (хотя польза остается неясной) у пациентов с острым ишемическим инсультом при окклюзии М2 — или М3 — сегментов СМА, передних мозговых артерий, позвоночных артерий, базилярной артерии или задних мозговых артерий, у которых лечение может быть начато в первые 6 часов от появления симптомов.
Эндоваскулярная терапия с помощью стент-ретриверов может проводиться у пациентов <18 лет с острым ишемическим инсультом, обусловленным окклюзией внутренней сонной артерии, в пределах 6 часов от появления симптомов, однако дополнительные критерии пригодности не установлены в данной возрастной группе.
Проведение эндоваскулярной терапии может проводиться (хотя польза остается неясной) у лиц с оценкой по mRS > 1 до инсульта, а также у лиц с оценкой по ASPECT <6 или менее 6 баллов по шкале NIHSS. Необходимы дальнейшие дополнительные рандомизированные исследования для получения достоверных данных.
В сочетании со стент-ретривером используется проксимальный баллонный направляющий катетер или крупнопросветный катетер дистального доступа, а не только цервикальный направляющий катетер. Кроме того, для достижения оптимальных ангиографических результатов может быть обоснованным использование дополнительных техник, например, внутриартериального тромболизиса.
Технической целью процедуры тромбэктомии должны быть ангиографические результаты – TICI 2b/3. Использование технических вспомогательных средств с целью реперфузии, включая внутриартериальный тромболизис, может применяться для достижения этих ангиографических результатов, если они использованы в течение 6 часов от момента развития инсульта.
Возможно, для эндоваскулярной терапии острого ишемического инсульта наиболее рациональным выбором будет анестезия с сохранением сознания, а не общая анестезия. Тем не менее, окончательный выбор анестезиологической техники для эндоваскулярной терапии должен быть подобран на индивидуальной основе, с учетом наличия факторов риска у пациента, переносимости процедуры и прочих клинических характеристик.
Механическая тромбо — эмболоэкстракция в 6–24 часовом «терапевтическом окне»
Результаты исследований DAWN и DEFUSE 3 открыли новую эру реперфузионной терапии у больных ишемическим инсультом. В настоящее время терапевтичнеское окно для выполнения тромбоэкстракции из церебральной артерии расширено до 24 ч. В основе лежит принцип несоответствия (mismatch), между зоной некроза и зоной «ишемической полутени». В случае если зона пенумбры значимо превосходит по своим размерам область некроза, выполнение тромбоэкстракции существенно повышает шансы пациента на благоприятный исход.
У пациентов с острым ИИ в течение 6–16 часов от дебюта заболевания, у которых имеется окклюзия крупного сосуда в системе передней циркуляции и которые соответствуют критериям включения в исследования DAWN или DEFUSE 3, рекомендуется использовать механическую тромбэктомию. Критерии включения в исследования DAWN или DEFUSE 3 представлены в таблицах 8 и 9, соответственно.
У некотрых пациентов с острым ИИ в течение 6–24 часов от дебюта заболевания, у которых имеется окклюзия крупного сосуда в системе передней циркуляции и которые соответствует критериям включения в и исследование DAWN (8), рекомендуется использовать механическую тромбэктомию.
У пациентов, которые подвергаются механической тромбэктомии, разумно поддерживать АД ≤180/105 мм рт. ст. во время и в течение 24 часов после процедуры.
Таблица 8. Критерии включения в исследование DAWN (6–24 часовое «терапевтическое окно»)
|
Таблица 9. Критерии включения в исследование DEFUSE 3 (6–16 часовое «терапевтическое окно»)
|
Наиболее часто применяемые устройства для механической тромбоэкстракции у больных ишемическим инсультом представлены в таблице 10.
Таблица 10. Устройства для механической тромбоэкстракции у больных ишемичеким инсультом
| Наименование процедуры | Устройство |
|---|---|
| Эндоваскулярное разрушение тромба | Микропроводником, баллонная ангиопластика (использование УЗВ, лазера, ECOS, микропузырьков). |
| Эндоваскулярная тромбэктомия | MERSI, CATCH, удаляемый стент Solitare, TREVO. |
| Тромбоаспирация | VascoASPI, Penumbra. |
| Временный эндоваскулярный шунт | Самораскрывающие стенты, удаляемый стент Solitare, TREVO. |
В настоящее время наиболее эффективными и безопасными системами для механической тромбоэкстракции являются Solitare и Penumbra.
Пациентам, которым показано проведение профилактики флеботромбоза, после методов реканализации должна быть назначена перемежающаяся пневмокомпрессия.